杨文斌医生的科普号
- 精选 生殖器疱疹刘伟 主任医师 北京大学第一医院 皮肤性病科3912人已读
- 精选 尖锐湿疣治疗专家共识(2017)
来源:临床皮肤科杂志2018-03-31中华医学会皮肤性病学分会性病学组[本学组结合近年来国内外研究进展,反复讨论和修改制定了本共识,供国内同行参考,参加本共识修订的人员有(排名不分先后):徐金华、杨森、郑和义、陈祥生、周平玉、连石、刘全忠、王千秋、张谊芝、尹光文、李玉叶、李文竹、齐蔓莉、李维云、李珊山、孙令、陈丽、程浩、王群、王合、李久宏、周向昭、李文海、伦文辉、宋清华、邹先彪、马翠玲、林昭春、杨立刚、郑占才、刘伟、施伟民、陆小年、林能兴、梁云生、田洪青、金英姬、劳力民、张海萍、占城、王文岭、王苏平、韩建德及张子平;本文由陆小年及徐金华执笔]尖锐湿疣(CA)是由人乳头瘤病毒(HPV)感染引起的,以皮肤黏膜疣状增生性病变为主要表现的性传播疾病,高复发性是本病的特点。目前CA的治疗主要是去除疣体及HPV感染组织,而非针对HPV的病原学治疗,因此尚没有一种理想的治疗方法可以有效解决CA的复发问题,现阶段必须针对不同个体采取综合的防治策略,尽可能消除疣体周围亚临床感染和潜伏感染,减少复发。1处理原则尽早去除疣体,改善症状,尽可能消除疣体周围亚临床感染和潜伏感染,减少复发。2治疗方法[1-2]2.1医院外治疗包括外用0.5%鬼臼毒素酊(或0.15%鬼臼毒素乳膏)、5%咪喹莫特乳膏及中药等。①0.5%鬼臼毒素酊(或0.15%鬼臼毒素乳膏):每日外用2次,连续3 d,停药4 d,为1个疗程。如疣体未完全脱落,可重复治疗,最多4个疗程。对柔软、非角质化的较小疣体效果较好。用药疣体总面积一般不应>10 cm2,日用药总量一般不应>0.5 mL。②5%咪喹莫特乳膏[3]:隔日1次晚间用药,用药10 h后,以肥皂和水清洗用药部位,每周3次,最长可用至16周。对柔软、非角质化的疣效果较好,复发率较低。③中药:有报道中药用于CA复发的治疗,但受限于难以标准化及所采用研究方法的局限性,尚未得到广泛认可。含鸦胆子等中药的复方制剂对于各部位CA疣体的去除及清除HPV病毒亚临床及潜伏感染有一定效果[4]。任何外用药物治疗都可能引起皮肤黏膜的不良反应,包括瘙痒、灼热、糜烂以及疼痛等[5-7]。2.2医院内治疗包括CO2激光治疗、液氮冷冻治疗、手术治疗、光动力治疗、三氯醋酸或二氯醋酸溶液及微波治疗。①CO2激光治疗:适用于不同大小及各部位疣体的治疗,可有效清除疣体,但该治疗复发率高,需与其他治疗方法配合以减少复发。②液氮冷冻治疗:适用于大多数体表部位,但冷探头慎用于腔道内疣,以免发生阴道直肠瘘等。缺点是复发率高,疼痛明显,皮下组织疏松部位治疗后可致明显水肿。③手术治疗(包括高频电刀、剪切术及刮除术):皮损较少时,适合剪切术,辅以电灼等治疗破坏残余的疣体并控制出血;对于巨大疣、广泛疣、肛周疣或肛内疣及儿童特殊疣体,可选择手术治疗;对药物或CO2激光治疗后仍有短期内反复发作的疣体也可考虑手术治疗。④光动力治疗[8]:局部外用光敏剂氨基酮戊酸,再以半导体激光器或发光二极管(LED)进行局部照光治疗,光源一般采用红光(630~635 nm),每周1次,若3次治疗后皮疹消退<50%,建议换用其他治疗方法。对腔道内ca具有一定的优势,对外生殖器及肛周直径>0.5 cm或角化增厚型疣体可联合其他治疗方法。⑤80%~90%三氯醋酸或二氯醋酸溶液:单次外用,如有必要,隔1~2周重复1次,最多6次。适用于治疗小的皮损或丘疹样皮损,不能用于角化过度或疣体较大、数目多以及面积较大的疣体。治疗时应注意保护疣体周围的正常皮肤黏膜。⑥微波治疗:通过振动中产生的热效应和非热效应使疣体组织凝固、脱落达到治疗目的,具有止血效果好、无烟尘、无刺激性气味及安全可靠等优点,但和其他物理治疗一样复发率较高,需与其他治疗方法配合以减少复发。3治疗方案选择[1-2]目前没有确切的证据表明任何一种治疗方案优于其他治疗方案,也没有任何一种治疗方案适合于所有患者以及所有疣体。需根据疣体大小、数目、部位和形态,并充分考虑患者年龄、个体差异和依从性,选择个体化治疗方案。3.1外生殖器CA男女两性外生殖器部位可见的中等以下疣体(单个疣体直径<0.5 cm,疣体数目<10个)主张以外用药物治疗为主。疣体大小和数量均超过上述标准者,建议用物理方法或联合光动力疗法治疗。单个疣体直径<0.5cm,疣体团块直径<1 cm者也可直接采用光动力疗法治疗,超出以上疣体大小建议采用其他物理疗法联合光动力疗法治疗。3.2宫颈CA对宫颈外生性疣患者,在开始治疗之前,需要确定HPV型别、明确宫颈上皮内瘤变(CIN)的等级、行脱落细胞学检查并且活检了解病灶是否存在癌变情况,必要时可请妇科专家协助诊治。确诊的低危型宫颈CA可采用CO2激光、光动力、手术治疗、液氮冷冻、三氯醋酸溶液及微波等治疗方法。3.3阴道CA可选择高频电刀、CO2激光、三氯醋酸溶液及微波等治疗方法,也可选用液氮冷冻,但不可使用冷探头进行治疗。3.4尿道CA光动力疗法在尿道CA的治疗上有独特的效果已被国内多项实验所证实[8-9]。此外,也可选用手术、CO2激光、液氮冷冻及三氯醋酸溶液治疗。尽管对应用鬼臼毒素、咪喹莫特和含鸦胆子等中药的复方制剂治疗尿道口远端疣的评估资料有限,一些专家还是主张在此类患者中应用这些治疗方法。对于反复发生尿道口CA的患者,应行尿道镜明确是否存在尿道内CA。3.5肛周疣及肛内疣肛周疣可采用液氮冷冻、CO2激光、三氯醋酸溶液、手术或光动力治疗。肛门疣有时并发直肠黏膜疣,对肛门疣的患者应常规检查直肠黏膜,可采用直肠指诊、常规肛镜或高分辨肛镜。必要时可请肛肠科专家协助诊治。治疗上可予手术治疗或液氮冷冻,而三氯醋酸溶液适合体积较小的病灶,咪喹莫特也具有一定疗效,此外单独采用光动力疗法配合柱状光源或采用物理方法联合光动力疗法也可用于肛管疣的治疗。3.6巨大CA多采用联合治疗方案。建议在治疗前做组织病理检查明确组织是否发生癌变(如反复发作、易出血、生长迅速或医生认为必要时)。首要的治疗是去除疣体,可以选择手术或者高频电刀切除疣体,然后配合光动力治疗或外用药物治疗。3.7亚临床感染CA复发与亚临床感染关系密切,因此在药物治疗或物理治疗前,可先作醋酸白试验,明确可疑感染部位,尽量清除亚临床感染,以减少复发。对于无症状的亚临床感染,如果没有并发CA,以密切随访及预防传染他人为主。4特殊情况的处理4.1妊娠[10]妊娠期忌用鬼臼毒素和咪喹莫特。由于妊娠期疣体生长迅速,在妊娠早期应尽早采用物理方法如液氮冷冻或手术治疗。如无其他原因,没有足够的理由建议患CA的孕妇终止妊娠,人工流产可增加患盆腔炎性疾病和HPV上行感染的危险性。在临近分娩仍有皮损者,如阻塞产道,或阴道分娩会导致严重出血,最好在羊膜未破前行剖宫产。出生后的新生儿应避免与HPV感染者接触。必要时需请妇产科和性病科专家联合会诊处理。4.2并发免疫功能受抑制患者(包括并发HIV感染者)[11]应积极治疗基础疾病。对于HIV感染或其他原因使免疫功能受抑制的患者,常用疗法的疗效不如免疫正常者,治疗后也更易复发。依不同情况,可采用多种方法联合治疗,这些患者更容易在CA的基础上发生鳞状细胞癌,因而常需活检来确诊。4.3反复复发的患者[12-13]复发是CA治疗的常见问题,复发者以同样疗法治疗仍然有效。复发常见于治疗后3~6个月。处理时,应对患者进行适宜的健康教育,可在冷冻、激光或手术清除疣体后局部外用免疫调节剂如咪喹莫特、局部注射干扰素或外涂α2b干扰素凝胶[14]。而系统使用免疫调节剂如白细胞介素(IL)-2、卡介菌多糖核酸、胸腺肽及干扰素等尚缺乏明确有效的临床证据。局部应用光动力疗法,配合其他治疗方法可降低复发率。如出现疣体易出血、生长迅速,或医生认为必要时,应行组织病理检查明确诊断。4.4儿童CA医院内进行的CO2激光、液氮冷冻、微波及三氯醋酸等治疗方法由于疼痛及需要多次治疗,故患儿耐受性较差且不易接受。尽管鬼臼毒素、咪喹莫特和含鸦胆子等中药的复方制剂应用于儿童的大规模临床评估资料有限,仍有报道在儿童中应用是安全有效的[15-16],有专家建议可以在监护人知情同意的情况下使用,并注意使用方法的优化,尽可能减少不良反应。5随访CA治疗后的最初3个月,应嘱患者每2周随诊1次,如有特殊情况(如发现有新发皮损或创面出血等)应随时就诊,以便及时得到恰当的临床处理。同时应告知患者注意皮损好发部位,仔细观察有无复发,复发多发生在最初的3个月。3个月后,可根据患者的具体情况,适当延长随访间隔期,直至末次治疗后6个月。6判愈与预后CA的判愈标准为治疗后疣体消失,目前多数学者认为,治疗后6个月无复发者,则复发机会减少。CA的预后一般良好,虽然治疗后复发率较高,但通过正确处理最终可达临床治愈。7健康促进与保健CA患者应行性传播疾病筛查,尤其是梅毒和HIV的筛查。女性患者应定期行宫颈细胞学检查,但并不需要比普通人群更频繁。要改变不良生活习惯,如吸烟与疣体的发生具有相关性,因此久治不愈患者应戒烟。8性伴的处理患者6个月内所有性伴都应接受性传播疾病筛查和体格检查,同时提供有效的咨询服务。男性CA患者的女性性伴可做宫颈细胞学筛查及高危HPV检查[2]。9预防9.1健康教育加强健康教育,避免不安全性行为如非婚性行为等。9.2安全套使用安全套可以降低生殖道HPV感染的危险性,也可以减少HPV感染相关疾病(即CA或宫颈癌)的危险性[17-18]。但是HPV感染可以发生在未被安全套覆盖或保护的区域如阴囊、阴唇或肛周。9.3 HPV疫苗[1,19-20]HPV疫苗可有效预防特定型别的HPV感染,但不能用于治疗已发生的HPV感染和已存在的CA。目前在美国已获批的HPV疫苗有3种:二价疫苗预防HPV 16、18型感染;四价疫苗预防HPV 6、11、16和18型感染;九价疫苗预防HPV 6、11、16、18、31、33、45、52和58型感染,其中二价疫苗在国内已经上市。女性可接种任意一种HPV疫苗,而男性推荐接种四价或九价HPV疫苗,并可间接降低女性HPV感染风险。接种年龄推荐11~12岁,最早可低至9岁,13~26岁未接种过或未完成疫苗系列接种者可补接种;之前未接种过HPV疫苗的免疫功能不全者(包括HIV感染者)和男男性行为者(MSM)推荐在26岁前接种疫苗。目前国内HPV疫苗应用时间尚短,长期大规模临床评估及远期不良反应监测资料有限,有待进一步验证。参考文献略。
林伟清 副主任医师 浙江省人民医院毕节医院 皮肤科1394人已读 - 精选 HPV疫苗
1.HPV简介HPV是人乳头瘤病毒(human papillomavirus,简称HPV)的英文缩写,有100多种亚型,多存在于人体的皮肤和粘膜,主要通过性接触传播。不同亚型HPV的致病力大小不同,其中HPV16和HPV18的致病性最强。高危型HPV可引起包括宫颈上皮内瘤变、宫颈癌、阴道癌、外阴癌、肛门癌等。低危型HPV感染可引起外生殖器疣等。HPV感染分为潜伏感染、亚临床感染及临床感染。潜伏感染及亚临床感染时没有症状与阳性体征,但亚临床感染时可能会有细胞学的异常。临床感染阶段可能会出现接触性出血等临床症状。2.HPV感染现状HPV感染十分常见,约90%有性生活的男性和女性一生中感染过HPV,我国一项流行病学调查结果显示,中国育龄女性HPV感染率近20%,其中高危型HPV感染约占15%。90%以上的生殖道HPV感染在18个月左右内会被清除掉,仅有一小部分女性(5-10%)会持续感染。持续高危HPV感染患者患高级别宫颈鳞状上皮内病变及以上病变[包括CINII、CINIII(HSIL)及宫颈癌]的风险是HPV阴性女性的350余倍,但是,高危型HPV感染者仅有1~2%罹患宫颈癌,并且从HPV持续感染发展为CIN II、CIN III可能需要1~5年,从宫颈上皮内瘤变发展为宫颈浸润癌也需要5~10年的时间。3.HPV感染的诊断与治疗HPV检测是子宫颈癌筛查的重要方法之一,HPV阳性可以提示HPV感染,但HPV阴性不能排除HPV感染。HPV感染具有自限性,单纯HPV感染可以不治疗,提高自身免疫力清除病毒至关重要。一般情况下,即使细胞学未见异常,当同一类型的高危型HPV病毒持续感染2年,或者存在HPV16/18型感染,均应进一步检查,必要时完善阴道镜及宫颈活检。4.HPV疫苗4.1 HPV疫苗介绍HPV疫苗含HPV病毒的衣壳蛋白L1,不含病毒遗传物质,因此不具有增殖及感染性,但可以诱导机体产生特异性抗体。HPV疫苗分为预防性疫苗和治疗性疫苗两种。世界范围内,现已有三种预防性HPV疫苗上市,即针对16、18型的二价疫苗;针对HPV6、11、16、18型的四价疫苗和针对6、11、16、18、31、33、45、52、58的九价疫苗。4.2 HPV疫苗接种对象2014年WHO推荐预防性HPV疫苗免疫接种的主要目标年龄人群是9~13岁,次要目标人群为较大的女性青少年和年轻妇女。目前已经在我国上市的2价疫苗推荐用于9-25岁女性;即将上市的4价疫苗推荐用于20-45岁女性;九价疫苗则可以用于9岁以上的男性及女性均可。三种疫苗均采用三针接种剂型,未发生性生活的9-13岁女性是接种预防性HPV疫苗的最佳时期。已经发生性行为的女性接种依然有效,但保护作用可能有所下降。HPV二价疫苗属于妊娠用药B级,孕妇和哺乳期妇女不主张疫苗注射,但是注射疫苗后意外妊娠无需紧张,目前证据证明疫苗注射对胎儿没有影响。HIV阳性者接种预防性HPV疫苗也是安全的。4.3 HPV疫苗保护效果疫苗接种后使机体产生的抗体滴度是自然感染的10倍左右,并且这样的抗体会存在于宫颈粘膜处,中和入侵的病毒。其次,接种疫苗后还能刺激机体产生记忆细胞,从而起到更长时间地保护作用。目前的研究结果提示,接种二价宫颈癌疫苗后能产生长期的高水平的保护性抗体,预测模型提示这种高水平抗体最长可以维持50年。基于目前的研究,世界卫生组织(WHO)认为宫颈癌疫苗不需要加强接种。但是,由于高危型HPV种类繁多,疫苗针对HPV种类有限,子宫颈癌不能100%通过接种HPV疫苗疫防,所以,所有25~64岁有性生活的女性即使接种过预防性HPV疫苗,仍需定期接受子宫颈癌筛查。
林蓓 主任医师 盛京医院 妇科2.6万人已读 - 精选 HPV和HPV疫苗
HPV是人乳头瘤病毒的缩写。随着HPV疫苗的上市,有关HPV和HPV疫苗接种的困惑和迷思很多。作为一个从事妇科肿瘤专业的大夫,我就以下十个问题尝试解决以下这些困惑和迷思。1.HPV和癌症什么关系?HP
李雷 主任医师 北京协和医院 妇科肿瘤中心11万人已读 - 引用 口服异维A酸胶囊的推荐剂量及疗程
作用机理:口服异维A酸具有显著抑制皮脂腺脂质分泌、调节毛囊皮脂腺导管角化、改善毛囊厌氧环境并减少痤疮丙酸杆菌的繁殖、抗炎和预防瘢痕形成等作用。因其能作用于痤疮发病的4个关键病理生理环节,故是目前最有效的抗痤疮药物,有明确适应证的痤疮患者宜尽早服用。 用量:小剂量0.25 mg/(kg/d)和1 mg/(kg?/d) 临床疗效相似,因此推荐从0.25~0.5 mg/(kg/d)剂量开始,可增加患者依从性。累积剂量的大小与痤疮复发显著相关,因此推荐累积剂量以60mg/kg为目标,痤疮基本消退并无新发疹出现后可将药物剂量逐渐减少至停药。疗程视皮损消退的情况及药物服用剂量而定,通常应≥16周。
朱艳灵 主治医师 成都市中西医结合医院 中西医结合皮肤科3938人已读 - 引用 HIV实验室检测流程
现在检测HIV程序是这样的:1)每个医院均为过筛实验,主要方法为酶法、金标法,也有的单位用化学发光。这些方法敏感性都很高,为了避免漏诊,也就是说阳性并不一定是艾滋病。阴性可以发报告,阳性不得发出。2)医院检测为阳性的话,再送到当地CDC做确证实验,用免疫印迹法,最后发出确证报告:阴性或阳性。3)怀疑阳性的血送到CDC必须专人、专车、专用工具,这是为了生物安全的需要。报告也得专人专车去取,保护隐私。不得传真、电话、网络等。4)医院拿到阳性结果,立即通知医生及本人,来医院询问病史等,最后填表上报报道CDC.
韩呈武 主任技师 中日医院 检验科1.9万人已读 - 引用 糖皮质激素分类
1、短效(的松类): 可的松、氢化可的松(前者在肝内转化为后者才生效)2、中效(尼松类):尼松泼尼松、氢化泼尼松(强的松龙)(前者在肝内转化为后者才生效)。3、长效(米松类):地塞米松、倍他米松。4、外用(氟松类):氟氢可的松、肤轻松。糖皮质激素小结(记忆方法,八个四):1.构效关系有四:基本结构为甾核1)C3的酮基、C20的羰基及C4-5的双键是保持生理功能所必需;2)C17上有-OH;C11上有=O或-OH;3)C1~2为双键以及C6引入-CH3则抗炎作用增强、水盐代谢作用减弱;4)C9引入-F,C16引入-CH3或-OH则抗炎作用更强、水盐代谢作用更弱。2.四大生理作用:升糖、解蛋、分脂、保钠。1)升糖:促糖原异生;抑制糖的摄取和氧化利用;2)解蛋:合成、加速分解)r(负氮平衡;3)分脂:脂肪合成、分解;脂肪再分布;4)保钠:水钠潴留;3.分四类:短效(的松类)、中效(尼松类)、长效(米松类)、外用(氟松类)4.四大抗作用(超生理剂量):抗炎、抗毒、抗过敏、抗休克5.对血液及造血系统的作用,四多一少:红细胞,血红蛋白,血小板,纤维蛋白原增多,淋巴细胞减少6.不良反应:(一)四个一:一进,一退,一缓,一反。1)一进:类肾上腺皮质机能亢进症(柯兴氏综合症)。2)一退:肾上腺皮质萎缩和分泌功能减退。3)一缓:伤口愈合迟缓。 4)一反:停药反跳现象。(二)四诱发:1)诱发或加重感染。 2)诱发或加重糖尿病、高血压。3)诱发或加重溃疡病。 4)诱发或加重精神病。7.四用法:1)小量替代:肾上腺皮质机能减退等 。2)大量突击:严重感染或休克。3)正量久用:自身免疫疾病、炎症后遗症等。4)两日总量一次晨用。(说明:对于已用皮质激素控制的某些慢性疾病,可改用隔日给药,即把48小时的药量,在早晨8点一次服用,其疗效与每日用药相同,而对下丘脑-垂体,肾上腺皮质抑制较轻,不良反应较小。隔日给药,以泼尼松,泼尼松龙较好。20mg强的松相当于0.75mg地塞米松 )
李丽丽 副主任医师 甘肃中医药大学附属医院 皮肤科2.4万人已读 - 引用 银屑病治疗新选择(二)阿达木单抗基本信息
修美乐(阿达木单抗注射液)基本信息规格:40mg/0.8ml/支,预充式注射器1支/盒费用:“手握明天”公益项目:在自费接受4支修美乐治疗后,患者可通过申请免费得到基金会提供6支阿达木单抗注射液药品。目前医院内售价7820一支,折合每支3128元。治疗前准备:在修美乐开始治疗前,需要进行结核和乙肝筛查。需要做的检查有:肝功、乙肝两对半、胸部X线或CT、PPD或T-SPOT。用法用量:首次皮下注射80mg(2支),一周之后皮下注射40mg(1支),此后每两周一次皮下注射40mg(1支)。修美乐为预充式的针剂注射器,无需调配,取出后可直接注射。基金会援助提供的6支药物为修美乐笔,患者可通过视频学习自行注射。疗效:修美乐的治疗在3周(第4支时)开始起效,16周(10支结束)时皮肤表面皮损能改善75%以上。在皮损清除皮损的同时,还可以控制银屑病患者的共患病,对伴有关节疼痛的症状也有很好的治疗效果。在10支治疗结束后续的维持治疗中,可根据病情适当延长给药间隔。保存:在冰箱保鲜室储存(2°C-8°C),注射器或药物应保存在包装盒内,不能进行冷冻。有特殊需要,可在常温(≤25℃)条件下储存14天,须避光保存,且不可再返回冷藏储存(2~8℃)。
李振鲁 主任医师 河南省人民医院 皮肤科1.2万人已读 - 医学科普 化脓性肉芽肿
化脓性肉芽肿本质上属于一种血管瘤,进展比较迅速,可发生在小的创伤后。其容易自发或者触碰后出血。好发在手指、唇部、足趾及躯干部位。 还是早发现早处理,避免增大后增加治疗难度及恢复周期。 可以皮肤科门诊通过手术或者激光治疗。
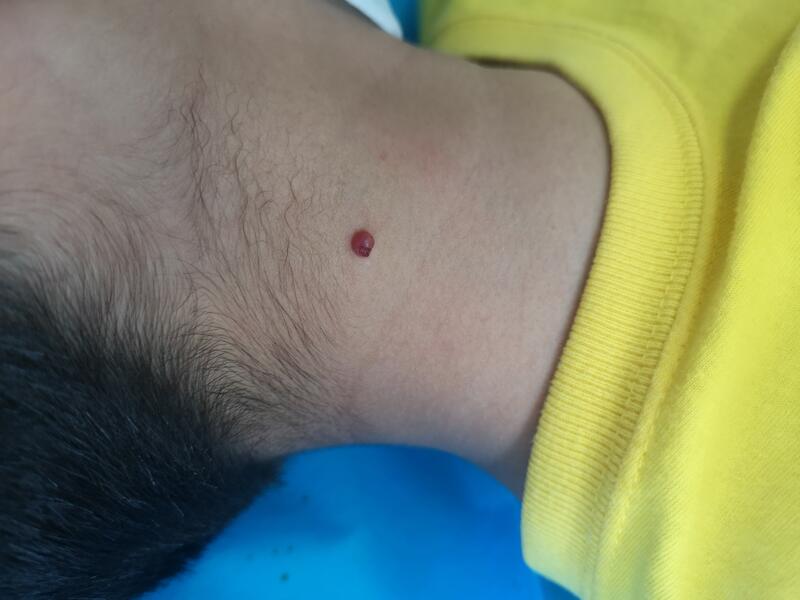 杨文斌 主治医师 西安市第三医院 皮肤科1562人已读
杨文斌 主治医师 西安市第三医院 皮肤科1562人已读 - 医学科普 什么样的色素痣需要关注?
符合以下色素痣特点的情况需要引起关注或者切除 1、发生在难以观察的部位,比如头皮粘膜或者生殖器部位。 2、生长变化很快。 3、颜色呈斑驳状,不均一。 4、边界不规则。 5、出现糜烂破溃。 6、出现局部持续瘙痒。 7、皮肤镜检查有不典型色素之特点,或者符合黑素瘤标准。
 杨文斌 主治医师 西安市第三医院 皮肤科951人已读
杨文斌 主治医师 西安市第三医院 皮肤科951人已读





